Índice
Qué son los genes de resistencia
Los antibióticos salvan vidas, pero cada vez que se usan pueden causar efectos secundarios y provocar resistencia. La resistencia antimicrobiana ocurre cuando un antibiótico ha perdido su capacidad para controlar o eliminar eficazmente una bacteria. Es importante saber qué son los genes de resistencia para entender la problemática mundial que implica la resistencia antimicrobiana.
Una bacteria se considera resistente cuando continúa multiplicándose en presencia de niveles terapéuticos de un antibiótico. De acuerdo con la Organización Mundial de la Salud (OMS) la resistencia a los antimicrobianos es un fenómeno codificado por genes de resistencia que se transmiten de una generación de microorganismos a otra.
Desde la década de 1940 los antibióticos han reducido considerablemente la muerte debido a enfermedades infecciosas. Sin embargo, a medida que se ha expandido su uso, los microorganismos desarrollan mecanismos de resistencia antimicrobiana. En otras palabras, crean estrategias de defensa contra los antibióticos, por lo tanto, estos se vuelven menos efectivos para combatir enfermedades.
Como mecanismo de supervivencia, algunos microorganismos han producido durante miles de millones de años sustancias químicas para protegerse de otros microorganismos. De esta forma han encontrado la forma resistir al efecto tóxico de los antimicrobianos.
Las cepas sensibles pueden volverse resistentes por mutación de genes ya existentes o por adquisición de genes de resistencia a partir de otro microorganismo ya resistente. Este es el primer paso para la aparición de una resistencia nueva.
La respuesta bacteriana al ataque antibiótico es el principal ejemplo de adaptación bacteriana y la premisa más importante de la evolución. La supervivencia del más apto es una consecuencia de una inmensa plasticidad genética de los patógenos bacterianos. Estos desencadenan respuestas específicas que resultan en adaptaciones mutacionales, adquisición de material genético o alteración de la expresión génica que produce resistencia a prácticamente todos los antibióticos actualmente disponibles.
Bases bioquímicas y genéticas de la resistencia antimicrobiana
Comprender las bases bioquímicas y genéticas de la resistencia antimicrobiana es de suma importancia por diversos motivos. El principal es que de esta forma se podría diseñar estrategias que reduzcan la aparición y propagación de la resistencia. Asimismo, se plantearía enfoques terapéuticos innovadores contra los organismos resistentes a múltiples fármacos.
Los genes de resistencia a antibióticos no se limitan al espacio clínico. En cambio, son ampliamente prevalentes en diferentes poblaciones bacterianas en el medio ambiente. Por lo tanto, para comprender los mecanismos de resistencia antimicrobiana se debe considerar importantes reservorios de genes de resistencia. Estos pueden incluir determinantes que confieren auto resistencia en bacterias del suelo productoras de antibióticos y genes que codifican mecanismos de resistencia intrínseca presentes en todos o la mayoría de los entornos ambientales no productores de bacterias.
La presencia de determinantes de resistencia en bacterias del suelo y del medio ambiente no representa una amenaza para la salud humana. No obstante, su movilización a nuevos huéspedes y su expresión en diferentes contextos es un problema de enormes proporciones.
Los antibióticos combaten a bacterias y hongos. Pero estos gérmenes se defienden y encuentran nuevas formas de sobrevivir. Sus estrategias de defensa se denominan mecanismos de resistencia antimicrobiana. Las bacterias desarrollan estos mecanismos mediante el uso de instrucciones proporcionadas por el ADN. A menudo, los genes de resistencia se encuentran dentro de los plásmidos. Estas pequeñas moléculas o trozos de ADN llevan instrucciones genéticas de un germen a otro. Esto significa que algunas bacterias pueden compartir ADN y hacer que otros gérmenes se vuelvan resistentes.
Resistencia adquirida
Hay organismos que a menudo se considera resistentes intrínsecamente a uno o más antibióticos. Sin embargo, cuando se discute el enigma de la resistencia a los antimicrobianos, las bacterias que albergan determinantes intrínsecos no son el foco principal del problema. Más bien, en entornos clínicos, por lo general se utiliza la expresión de “resistencia adquirida”.
La resistencia adquirida hace referencia a una población bacteriana que originalmente era susceptible al compuesto antimicrobiano. El desarrollo de resistencia adquirida puede ser el resultado de mutaciones en genes cromosómicos. Esta también puede ocurrir debido a la adquisición de determinantes genéticos externos de resistencia, probablemente obtenidos de organismos intrínsecamente resistentes presentes en el medio ambiente.
Por otro lado, es importante reconocer que el concepto de resistencia o susceptibilidad antimicrobiana en la práctica clínica es un fenómeno con muchas capas de complejidad. El establecimiento de puntos de ruptura de susceptibilidad clínica se basa principalmente en la actividad in vitro de un antibiótico contra una muestra bacteriana considerable, combinada con algunos parámetros farmacológicos. Por ejemplo, concentraciones de antimicrobianos en sangre y sitios de infección, entre otros. Por lo tanto, cuando se trata con bacterias resistentes, la interpretación de los patrones de susceptibilidad puede variar según el escenario clínico y la disponibilidad de opciones de tratamiento.
Mecanismos de resistencia antimicrobiana
Algunas bacterias son naturalmente resistentes a ciertos tipos de antibióticos. Sin embargo, las bacterias también pueden volverse resistentes de dos formas. Desde una perspectiva evolutiva, las bacterias utilizan las siguientes estrategias genéticas para adaptarse a ataque antibiótico:
- Mutaciones en los genes, a menudo asociadas con el mecanismo de acción del compuesto
- Adquisición de un ADN extraño, codificado para determinantes de resistencia a través de la transferencia horizontal de genes
Cualquier bacteria que adquiera genes de resistencia, ya sea por mutación espontánea o por intercambio genético con otras bacterias, tiene la capacidad de resistir a uno o más antibióticos. Debido a que con el tiempo las bacterias pueden acumular múltiples rasgos de resistencia, pueden volverse resistentes a muchas familias diferentes de antibióticos.
Resistencia mutacional
Uno de los mecanismos de resistencia antimicrobiana es la mutación en los genes. En este escenario, un conjunto de células bacterianas desarrolla mutaciones en los genes que afectan la actividad del medicamento. Una vez que emerge un gen mutante resistente, el antibiótico elimina la población susceptible y predominan las bacterias resistentes.
En muchos casos, los cambios mutacionales que conducen al desarrollo de genes de resistencia son costosos para la homeostasis celular. Esto quiere decir que se produce una disminución del estado físico y las mutaciones solo se mantienen si es necesario en presencia del antibiótico. En general, las mutaciones que resultan en resistencia a los antimicrobianos alteran la acción antibiótica a través de uno de los siguientes mecanismos:
- Modificaciones en el objetivo antimicrobiano (disminuyendo la afinidad por el medicamento)
- Disminución en la absorción de drogas
- Activación de mecanismos de flujo de salida para extruir la molécula dañina
- Cambios globales en importantes rutas metabólicas a través de la modulación de redes reguladoras
Por lo tanto, la resistencia que surge debido a los cambios mutacionales adquiridos es diversa y varía en complejidad.
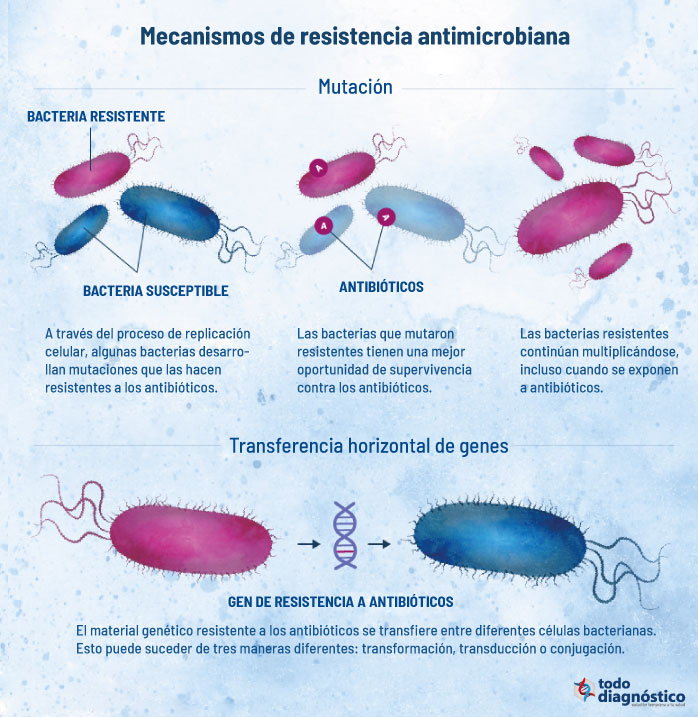
Transferencia horizontal de genes
La adquisición de material de ADN extraño a través de la transferencia horizontal de genes es uno de los impulsores más importantes de la evolución bacteriana. Como resultado, los genes de resistencia que se adquieren por transferencia horizontal frecuentemente son responsables del desarrollo de la resistencia a los antimicrobianos.
Muchos agentes antimicrobianos utilizados en la práctica clínica son o derivan de productos que se encuentran naturalmente en el suelo. Además, las bacterias que comparten medio ambiente con estas moléculas albergan determinantes genéticos intrínsecos de resistencia. Existe evidencia sólida que sugiere que tales genes de resistencia ambientales son una fuente prolífica para la adquisición de resistencia a antibióticos en bacterias clínicamente relevantes. Adicionalmente, este intercambio genético se ha implicado en la diseminación de la resistencia a muchos antibióticos de uso frecuente. Las bacterias adquieren material genético externo a través de tres estrategias principales:
- Transformación (incorporación de ADN desnudo)
- Transducción (bacteriófago mediado)
- Conjugación (“sexo” bacteriano)
La transformación es quizás el tipo más simple de transferencia horizontal de genes. No obstante, solo un selecto grupo de especies bacterianas clínicamente relevantes son capaces de incorporar “naturalmente” ADN desnudo para desarrollar resistencia.
La aparición de resistencia en el entorno hospitalario a menudo implica conjugación. Este es un método muy eficiente de transferencia génica que implica el contacto de célula a célula. Es probable que esto ocurra a altos índices en el tracto gastrointestinal de seres humanos bajo tratamiento antibiótico.
Resistencia a antibióticos, un problema de salud pública
Si un gran número de bacterias es resistente a los antibióticos, será más difícil y más costoso tratar las infecciones bacterianas. Cuando los antibióticos no funcionan las consecuencias son diversas. Esto incluye visitas adicionales al médico, hospitalización con estadías prolongadas y antibióticos más caros para reemplazar aquellos ineficaces. Finalmente, la consecuencia más severa de la resistencia a antibióticos es la muerte.
Es especialmente relevante que las personas no se vuelven resistentes a un antibiótico. Este es un error común. Las personas pueden presentar reacciones alérgicas a los antibióticos, pero no son resistentes a ellos. Son las bacterias mismas, no el huésped infectado, las que se vuelven resistentes.
El uso de antimicrobianos en la práctica clínica es un desarrollo reciente en la historia, en comparación con la aparición de organismos bacterianos en el planeta. Por lo tanto, el desarrollo de los genes de resistencia debe verse como una respuesta adaptativa natural. En otras palabras, una clara manifestación de los principios de evolución de Darwin.
Podría decirse que la implementación de la terapia antimicrobiana en la práctica clínica ha sido uno de los avances más exitosos de la medicina moderna. Esto ha abierto el camino a intervenciones médicas complejas y altamente sofisticadas que han permitido prolongar significativamente la vida de la población en todo el mundo.
Para sobrevivir, las bacterias han desarrollado estrategias complejas y creativas para evitar el ataque antibiótico. La resistencia antimicrobiana ha evolucionado rápidamente en las últimas décadas. Como resultado, se ha convertido en una de las mayores amenazas para la salud pública del siglo XXI. De hecho, las infecciones que no se pueden tratar debido a la resistencia a múltiples fármacos cada vez son más comunes. Este grave escenario ha empeorado por la escasez de investigación y desarrollo sobre antibióticos.
Tu opinión es importante
Nuestro objetivo en Todo Diagnóstico es informarte y ayudarte a tomar las mejores decisiones acerca de lo más valioso que tienes, tu salud y la de tus seres queridos. Hacemos un gran esfuerzo por presentar información de manera sencilla y fácil de entender. Finalmente, ayúdanos a saber si estamos haciendo bien nuestro trabajo. Califica nuestro artículo y/o deja un breve comentario.
Fuentes
Jose M. Munita y Cesar A. Arias. (2016). Mechanisms of Antibiotic Resistance. 20 de enero de 2020, de National Center for Biotechnology Information Sitio web: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4888801/
Elizabeth Peterson y Parjit Kaur. (2018). Antibiotic Resistance Mechanisms in Bacteria: Relationships Between Resistance Determinants of Antibiotic Producers, Environmental Bacteria, and Clinical Pathogens. 20 de enero de 2020, de Department of Biology, Georgia State University, Atlanta Sitio web: https://www.frontiersin.org/articles/10.3389/fmicb.2018.02928/full
WHO. (2018). Aparición y propagación de la resistencia a los antimicrobianos. 20 de enero de 2020, de World Health Organization Sitio web: https://www.who.int/drugresistance/AMR_Emergence_Spread/es/
CDC. (2019). How Antibiotic Resistance Happens. 20 de enero de 2020, de Centers for Disease Control and Prevention Sitio web: https://www.cdc.gov/drugresistance/about/how-resistance-happens.html
Alliance for the Prudent Use of Antibiotics. (2019). About Bacteria & Antibiotics. 20 de enero de 2020, de Alliance for the Prudent Use of Antibiotics Sitio web: https://apua.org/about-resistance